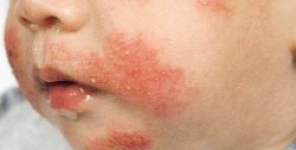
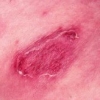
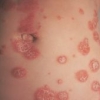
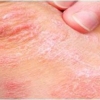
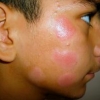
La gravità dei reperti cutanei anticipa la presenza di sintomi sistemici nella mastocitosi cutanea maculopapulare pediatrica
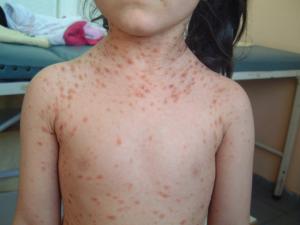 Per quanto la prognosi della mastocitosi cutanea maculopapulare (MPCM) — nota anche con il nome di orticaria pigmentosa — sia spesso positiva, i medici non hanno prove sufficienti per identificare in modo affidabile i soggetti a rischio di sviluppare manifestazioni sistemiche.
Per quanto la prognosi della mastocitosi cutanea maculopapulare (MPCM) — nota anche con il nome di orticaria pigmentosa — sia spesso positiva, i medici non hanno prove sufficienti per identificare in modo affidabile i soggetti a rischio di sviluppare manifestazioni sistemiche.
In questo studio abbiamo cercato di chiarire i marker clinici di gravità della malattia in modo da fornire informazioni prognostiche e un trattamento migliore ai soggetti con MPCM.
Per fare questo è stata effettuata una revisione retrospettiva che ha preso in considerazione le caratteristiche dei bambini con diagnosi di MPCM nella Clinica Dermatologica Emory.
Inoltre, è stato eseguito il follow- up attraverso un incontro fisico o un'intervista telefonica.
La regressione lineare è stata utilizzata per determinare i predittori del numero di sintomi sistemici correlati all'MPCM.
Di 67 soggetti, il 57% era di sesso maschile e l'età media di insorgenza era di 4.5 mesi.
Il numero massimo di lesioni MPCM è stato da 1 a 10 nel 16%, da 11 a 30 nel 33%, da 31 a 50 nel 25%, da 51 a 100 nel 6%, e più di 100 nel 20% dei soggetti.
Oltre alle lesioni da MPCM, il 46% dei soggetti ha riferito prurito, il 34% le vampate di calore e il 25% le vesciche.
I sintomi sistemici riportati sono stati la diarrea (22%), il dolore addominale (15%), l'affanno o la dispnea (13%), il vomito (10%), il dolore osseo (10%), la cefalea (8%), la tosse (10%), la rinorrea (8%), l'irritabilità (6%) e l'anafilassi (1.5%).
In un'analisi di regressione lineare multivariata, il numero massimo di lesioni MPCM (p = 0.02) e il numero di sintomi cutanei (p < 0.01) sono stati dei predittori statisticamente significativi del numero di sintomi sistemici in relazione all'età di insorgenza, ai siti corporei coinvolti e al sesso.
Pertanto, crediamo che la correlazione tra i risultati cutanei e la sintomatologia potrebbe aiutare i medici ad identificare gli individui con MPCM per i quali è giustificata una valutazione e una terapia sistemica.
Storia della pubblicazione:
Titolo: Severity of Cutaneous Findings Predict the Presence of Systemic Symptoms in Pediatric Maculopapular Cutaneous Mastocytosis
Rivista: Pediatric Dermatology. doi: 10.1111/pde.12291
Autori: Meredith Barnes, Livia Van, Laura DeLong, Leslie P. Lawley
Affiliazioni:Department of Dermatology, School of Medicine, Emory University, Atlanta, Georgia
Abstract:
Although the prognosis of maculopapular cutaneous mastocytosis (MPCM), also referred to as urticaria pigmentosa, is often benign, clinicians lack evidence to reliably predict those at risk of associated systemic manifestations. We sought to elucidate clinical markers of disease severity to provide better treatment and prognostic information for individuals with MPCM. A retrospective chart review querying characteristics of children diagnosed with MPCM in the Emory Dermatology Clinic was performed. Follow- up was obtained through a clinical encounter or telephone interview. Linear regression was used to determine predictors of the number of MPCM-related systemic symptoms. Of 67 subjects, 57% were male, and the mean age of onset was 4.5 months. The maximum number of MPCM lesions was 1 to 10 in 16%, 11 to 30 in 33%, 31 to 50 in 25%, 51 to 100 in 6%, and more than 100 in 20% of subjects. For their MPCM lesions, 46% of subjects reported itching, 34% flushing, and 25% blistering. Reported systemic symptoms included diarrhea (22%), abdominal pain (15%), wheezing or dyspnea (13%), vomiting (10%), bone pain (10%), headaches (8%), cough (10%), rhinorrhea (8%), irritability (6%), and anaphylaxis (1.5%). In a multivariate linear regression analysis, the maximum number of MPCM lesions (p = 0.02) and the number of skin symptoms (p < 0.01) were statistically significant predictors of the number of systemic symptoms, controlling for age of onset, body sites involved, and sex. The correlation between cutaneous findings and symptomatology could aid clinicians in identifying individuals with MPCM who might warrant systemic evaluation and therapy.