Screening personalizzati per la prevenzione del melanoma

Uno studio pubblicato nell'edizione online del 9 novembre di JAMA Dermatology indica che i fattori di rischio dei singoli pazienti potrebbero presto essere usati per personalizzare le procedure di prevenzione e di screening.
"I risultati del nostro studio indicano che il profilo di rischio di un soggetto può essere usato per creare un programma di prevenzione e screening personalizzato, con tempistiche e modalità differenti a seconda delle necessità", scrivono la Dr.ssa Caroline G. Watts, della Sydney School of Public Health della University of Sydney in Australia, e colleghi. "Se questo tipo di approccio allo screening e alla prevenzione entrasse a far parte delle raccomandazioni per la pratica clinica esso porterebbe enormi benefici in termini di efficacia preventiva, soprattutto nei soggetti maggiormente a rischio."
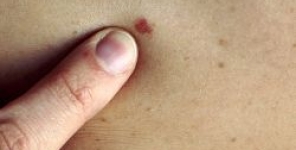
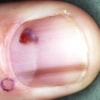
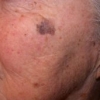
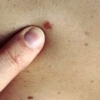
Sono molti i fattori associati ad un aumento del rischio di melanoma cutaneo, fra cui: presenza di numerosi nevi, anamnesi familiare positiva per il melanoma e una storia clinica di precedente melanoma. Per tutti i soggetti considerati 'a rischio' per questo tipo di tumore cutaneo, le linee guida raccomandano esami e controlli regolari, l'educazione del paziente circa l'uso di protezioni solari e l'incoraggiamento a condurre regolari auto-esami della pelle.
Per migliorare l'identificazione, la diagnosi e il trattamento dei soggetti ad alto rischio di melanoma, la Dr.ssa Watts e colleghi hanno usato i dati provenienti dallo studio Melanoma Patterns of Care per identificare le caratteristiche cliniche associate al melanoma nel quadro di specifici profili di rischio. Lo studio osservazionale dal quale provengono i dati aveva come obiettivo la valutazione della gestione clinica dei pazienti diagnosticati con melanoma fra l'ottobre del 2006 e l'ottobre del 2007 nello stato del New South Wales, in Australia.
Sui 2727 partecipanti allo studio, 1052 (39%) sono stati identificati come soggetti ad alto rischio. I fattori di rischio principali erano la presenza di molti nevi (62%), seguita da una storia personale (42%) e familiare (28%) di melanoma.
Rispetto agli individui non a rischio, i pazienti ad alto rischio avevano più spesso melanomi a diffusione superficiale (49% contro 45%), una minore incidenza di melanomi da lentigo maligna (12% contro 15%, P=0,007) e un minor numero di melanomi con spessore superiore a 1 mm (29% contro 32%, P=0,001).
I ricercatori hanno anche osservato che l'età della diagnosi per i pazienti ad alto rischio era più bassa della media (62 contro 65 anni, P=0,001), sebbene le età medie alla diagnosi differiscano a seconda del fattore di rischio: 56 anni per i pazienti con una storia familiare di melanoma, 59 anni per i soggetti con numerosi nevi e 69 per i soggetti con una storia personale di melanoma. Nel gruppo ad alto rischio, l'età media alla diagnosi è rimasta consistentemente più bassa della media rispetto a qualsiasi area cutanea di comparsa del melanoma.
I ricercatori hanno anche osservato delle differenze significative nella zona di comparsa del melanoma fra il gruppo ad alto rischio e quello a basso rischio. I pazienti ad alto rischio per via del numero molto alto di nevi avevano più probabilità di sviluppare un melanoma nella zona del torace (41% contro 29%, P=0,001), mentre i pazienti con una storia familiare di melanoma avevano una maggiore probabilità di sviluppare un melanoma localizzato agli arti inferiori o superiori (57% contro 42%, P=0.001) e i soggetti con una storia personale di melanoma avevano più probabilità di sviluppare un melanoma localizzato al collo o al capo (21% contro 15%, P=0,003).
Indipendentemente dal gruppo di appartenenza, "nei soggetti di sesso maschile è stata rilevata una maggiore incidenza di melanoma al collo o al capo rispetto ai soggetti di sesso femminile e una minore incidenza di melanomi localizzati agli arti inferiori o superiori (P=0,001).
Gli autori non mancano di sottolineare alcuni dei limiti dello studio, fra i quali l'identificazione dei fattori di rischio basata sulle cartelle cliniche dei pazienti e sui dati forniti dai singoli medici, senza previa valutazione della loro affidabilità ed effettiva validità; inoltre non sono stati considerati altri fattori di rischio conosciuti come il colore dei capelli, il fototipo o l'uso di tabacco.
Tuttavia gli autori evidenziano come i risultati dello studio potrebbero, se incorporati nella pratica clinica e nelle linee guida per la prevenzione ed il trattamento del melanoma, portare ad esiti migliori, soprattutto per i soggetti ad alto rischio.
Riferimenti:
Watts G. et al — "Clinical Features Associated With Individuals at Higher Risk of Melanoma", JAMA Dermatology, edizione online del 9 Novembre 2016; doi:10.1001/jamadermatol.2016.3327