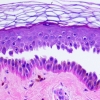
L'attivazione del recettore toll-like durante la sensibilizzazione cutanea all'allergene blocca lo sviluppo dell'asma con meccanismi dipendenti da IFN-gamma
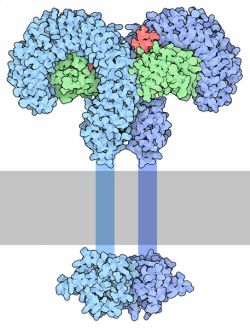 I recettori toll-like (TLRs) sono recettori con un motivo di riconoscimento e hanno un ruolo fondamentale come sensori primari verso i prodotti microbici e come iniziatori delle risposte immunitarie innate e adattative.
I recettori toll-like (TLRs) sono recettori con un motivo di riconoscimento e hanno un ruolo fondamentale come sensori primari verso i prodotti microbici e come iniziatori delle risposte immunitarie innate e adattative.
Abbiamo studiato il ruolo dell'attivazione di TLR2, TLR3 e TLR4 durante la sensibilizzazione cutanea all'allergene nella modulazione dell'asma allergica.
I risultati mostrano che l'esposizione cutanea al lipopolisaccaride (LPS) ligando di TLR4 o a Pam3Cys ligando di TLR2 sopprime le risposte asmatiche, riducendo l'iperreattività delle vie aeree, la produzione di muco, l'infiammazione di tipo Th2 nei polmoni, e gli anticorpi IgE nel siero in un modo dipendente dalla dose.
Al contrario, il ligando Poly(I:C) di TLR3 non ha protetto i topi dai sintomi asmatici ma ha ridotto le IgE e ha indotto le IgG2a nel siero. LPS (in particolare) e Pam3Cys hanno migliorato l'attivazione delle cellule dendritiche cutanee (DCs) aumentando l'espressione di CD80 e di CD86 ma hanno diminuito il numero delle DC in linfonodi drenanti, nei momenti iniziali.
Successivamente, questi cambiamenti nelle DCs hanno portato ad un aumento del numero di cellule T CD8+ e hanno migliorato la produzione di IFN-γ nel liquido di lavaggio bronco-alveolare.
In conclusione, l'esposizione dermica a LPS durante la sensibilizzazione modula la risposta asmatica alterando l'equilibrio Th1/Th2 a favore dei Th1 (attraverso la produzione di IFN-γ). Questi risultati supportano l'ipotesi di igiene e mettono il punto sull'importanza del microbioma cutaneo nello sviluppo di allergie e asma.
Storia della pubblicazione:
Titolo: Toll-Like Receptor Activation during Cutaneous Allergen Sensitization Blocks Development of Asthma through IFN-Gamma-Dependent Mechanisms
Rivista: Journal of Investigative Dermatology , (15 November 2012) doi | :10.1038/jid.2012.356
Autori: Rita Haapakoski, Piia Karisola, Nanna Fyhrquist, Terhi Savinko, Sari Lehtimäki, Henrik Wolff, Antti Lauerma and Harri Alenius
Affiliazioni:
Abstract:
Toll-like receptors (TLRs) are pattern-recognition receptors that have a pivotal role as primary sensors of microbial products and as initiators of innate and adaptive immune responses. We investigated the role of TLR2, TLR3, and TLR4 activation during cutaneous allergen sensitization in the modulation of allergic asthma. The results show that dermal exposure to TLR4 ligand lipopolysaccharide (LPS) or TLR2 ligand Pam3Cys suppresses asthmatic responses by reducing airway hyperreactivity, mucus production, Th2-type inflammation in the lungs, and IgE antibodies in serum in a dose-dependent manner. In contrast, TLR3 ligand Poly(I:C) did not protect the mice from asthmatic symptoms but reduced IgE and induced IgG2a in serum. LPS (especially) and Pam3Cys enhanced the activation of dermal dendritic cell (DCs) by increasing the expression of CD80 and CD86 but decreased DC numbers in draining lymph nodes at early time points. Later, these changes in DCs led to an increased number of CD8+ T cells and enhanced the production of IFN-γ in bronchoalveolar lavage fluid. In conclusion, dermal exposure to LPS during sensitization modulates the asthmatic response by skewing the Th1/Th2 balance toward Th1 by stimulating the production of IFN-γ. These findings support the hygiene hypothesis and pinpoint the importance of dermal microbiome in the development of allergy and asthma.