I risultati preliminari suggeriscono che l'idroadenite suppurativa può essere causata da un difetto del supporto follicolare
 La patologia iniziale nell'idroadenite suppurativa / acne inversa (HS) si localizza nell'unità follicolo-pilo-sebacea (FPSU) e nel tessuto circostante. Il processo prevede l'ipercheratosi follicolare, l'infiammazione e la perifollicolite. L'identificazione dell'esatta origine dell'infiammazione può far luce sulla patogenesi e sull'eziologia della malattia.
La patologia iniziale nell'idroadenite suppurativa / acne inversa (HS) si localizza nell'unità follicolo-pilo-sebacea (FPSU) e nel tessuto circostante. Il processo prevede l'ipercheratosi follicolare, l'infiammazione e la perifollicolite. L'identificazione dell'esatta origine dell'infiammazione può far luce sulla patogenesi e sull'eziologia della malattia.
Obiettivi
Studiare la morfologia della zona di membrana basale (BMZ) in pazienti con HS.
Metodi
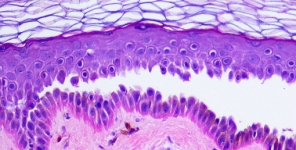
I campioni operativi ottenuti da 20 pazienti con diagnosi di HS sono stati tagliati gradualmente. Per ciascun campione sono state messe a fuoco le regioni HS (al centro) e le regioni clinicamente non coinvolte (sui bordi). Tutti i campioni (n=65) sono stati colorati con l'Acido Periodico di Schiff (PAS) al fine di visualizzare le strutture epiteliali di sostegno (zona di membrana basale, BMZ) del FPSU, i seni (ST) e l'epidermide interfollicolare (BM). L'intensità della colorazione PAS di BMZ è stata classificata su una scala da 0 a 4+.
Risultati
Rispetto alla cute ascellare dei soggetti di controllo, la giunzione sebo-follicolare dei pazienti con HS è risultata essere quasi priva di materiale PAS positivo (0/1+) sia nelle regioni al centro che in quelle ai bordi di HS, mentre STs e BMs mostrato una positività 2-3+ uniforme indipendentemente dall'infiammazione presente. La distribuzione delle cellule infiammatorie attorno alla giunzione sebo-follicolare si è manifestata principalmente nelle aree di assottigliamento di BMZ.
Conclusioni
La PAS-positività di BMZ nelle FPSUs clinicamente non coinvolte dei pazienti con HS sembra essere sottile o mancare del tutto. Si pensa che questo potrebbe spiegare l'apparente fragilità della giunzione sebo-follicolare. Vi è una maggiore concentrazione di cellule infiammatorie adiacenti a queste zone, nonostante le cellule infiammatorie siano scarse nelle aree in cui il materiale PAS è intatto.
Si è ipotizzato che la differenza PAS possa identificare le aree suscettibili a perdite, traumi e rotture, con conseguente rilascio di materiali che attivano i mediatori infiammatori, e infatti la semina del derma con cellule staminali viventi genera dei seni epitelizzati benigni ma invasivi, che diffondono orizzontalmente nel derma.
Storia della pubblicazione:
Titolo: Preliminary findings suggest hidradenitis suppurativa may be due to defective follicular support
Rivista: British Journal of Dermatology. doi: 10.1111/bjd.12233
Autori: F. William Danby, G.B.E. Jemec, W.Ch. Marsch, M. von Laffert
Affiliazioni: Geisel School of Medicine at Dartmouth, Hanover, New Hampshire, USA
Department of Dermatology, Roskilde Hospital, Health Sciences Faculty, University of Copenhagen, Denmark
Department of Dermatology and Venereology, Martin-Luther-University Halle-Wittenberg, Halle (Saale), Germany
Institute of Pathology, Campus Charité Mitte, Charité Universitätsmedizin Berlin, Berlin, Germany
Abstract:
Background
The initial pathology in hidradenitis suppurativa / acne inversa (HS) takes place in the folliculopilosebaceous unit (FPSU) and its surrounding tissue. The process involves follicular hyperkeratosis, inflammation and perifolliculitis. Identification of the exact origin of inflammation may shed new light on the pathogenesis and aetiology of the disease.
Objectives
To study the morphology of the basement membrane zone (BMZ) in patients with HS.
Methods
Operative specimens obtained from 20 patients diagnosed with HS were cut stepwise. Within each specimen focus was set on heavily involved HS regions (centre) and clinically uninvolved regions (border). All (n=65) were stained with Periodic Acid Schiff (PAS) to visualise the epithelial support structures (basement membrane zone, BMZ) of the FPSU, the sinus tracts (ST) and the interfollicular epidermis (BM). The intensity of BMZ PAS staining was graded 0-4+.
Results
Compared to axillary skin of human controls the sebofollicular junction in HS patients was found to be almost devoid of PAS positive material (0/1+) in both the border and centre lesions of HS, whereas STs and BMs showed uniformly 2-3+ positivity irrespective of inflammation present. The distribution of inflammatory cells around the sebofollicular junction occurred predominantly in areas of BMZ thinning
Conclusions
BMZ PAS-positivity of clinically uninvolved FPSUs of HS patients appears to be wispy or missing entirely. It is speculated that this may explain the apparent fragility of the sebofollicular junction. There is an increased concentration of inflammatory cells adjacent to these areas, whilst inflammatory cells are scarce in areas where the PAS material is intact.
It is hypothesised that the PAS gap identifies areas susceptible to leakage, trauma and rupture, leading to release of materials that trigger inflammatory mediators, and the seeding of the dermis with free-living stem cells generating benign but invasive epithelialised sinuses, spreading horizontally in the dermis.