Interventi farmacologici per l'idrosadenite suppurativa: che cosa dice l'evidenza?
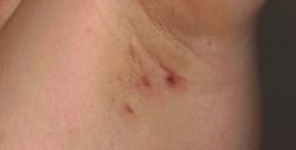
 L'idrosadenite suppurativa è una malattia della pelle, cronica e debilitante che è recalcitrante al trattamento.
L'idrosadenite suppurativa è una malattia della pelle, cronica e debilitante che è recalcitrante al trattamento.
Obiettivo: L'obiettivo di questo articolo è stato quello di condurre una revisione basata sull'evidenza degli interventi farmacologici per il trattamento dell'idrosadenite suppurativa (HS).
Metodi: È stata condotta una ricerca sistematica all'interno del database MEDLINE, EMBASE, e Cochrane per individuare gli studi clinici controllati (studi controllati e randomizzati, coorti, e studi caso-controllo) e pubblicati in lingua inglese. Gli abstract sono stati esaminati utilizzando l'inclusione predeterminata e i criteri di esclusione. Gli studi identificati sono stati utilizzati per sviluppare delle raccomandazioni. Gli esiti clinicamente rilevanti che sono stati valutati, hanno compreso: la remissione clinica, la valutazione globale del paziente, la valutazione globale del medico, il numero di lesioni cutanee, e il miglioramento nello stadio di Hurley, o il punteggio Sartorius.
Risultati: Nel complesso c'è stata un'evidenza sparsa nel sostenere l'uso di qualsiasi modalità di trattamento. C'è una chiara evidenza a sostenere l'uso di antibatterici in HS e questi dovrebbero essere usati come terapia di prima linea (livello II-1/grado B).
C'è una prova chiara a sostegno dell'uso di infliximab per via endovenosa nel trattamento dell'HS avanzata (stadio di Hurley II e III). Dato l'alto costo della terapia contro il fattore di necrosi tumorale e il suo profilo di effetti avversi, l'infliximab endovenosa dovrebbe essere proposta solo ai pazienti con malattia grave che interferisse con le attività quotidiane, quando ha fallito anche la terapia antibatterica (livello I/grado B). C'è una prova insufficiente a sostegno dell'uso di antiandrogeni in HS; si potrebbe invece prendere in considerazione il loro impiego nelle donne con malattia da lieve a moderata (stadio I e II di Hurley) nelle quali ha fallito la terapia antibatterica e nelle donne con un profilo ormonale anomalo (livello II-2/grado I).
Conclusioni: L'evidenza attuale suggerisce che la terapia antibatterica e quella contro il fattore di necrosi tumorale sono efficaci nel trattamento di HS. Sono necessarie ulteriori ricerche per confermare l'efficacia dei diversi farmaci all'interno di questi gruppi e per esplorare l'efficacia di altre modalità di trattamento.
Storia della pubblicazione:
Titolo: Pharmacologic Interventions for Hidradenitis Suppurativa: What Does the Evidence Say?
Rivista: American Journal of Clinical Dermatology: 1 October 2012 — Volume 13 — Issue 5 — pp 283-291. doi: 10.2165/11631880-000000000-00000
Autori: Alhusayen, Raed, Shear, Neil H.
Affiliazioni:
Abstract:
Background: Hidradenitis suppurativa is a chronic debilitating skin disease that is recalcitrant to treatment.
Objective: The aim of this article was to conduct an evidence-based review of pharmacologic interventions for the treatment of hidradenitis suppurativa (HS).
Methods: A systematic search of MEDLINE, EMBASE, and the Cochrane database was conducted to identify controlled trials (randomized controlled trials, cohorts, and case-control studies) published in English. The abstracts were examined using predetermined inclusion and exclusion criteria. The identified studies were used to develop the recommendations. Clinically relevant outcomes that were assessed were: clinical remission, patient global assessment, physician global assessment, number of skin lesions, and improvement in Hurley's stage, or Sartorius score.
Results: Overall there was sparse evidence to support the use of any treatment modality. There is fair evidence to support the use of antibacterials in HS and they should be used as first-line therapy (level II-1/grade B). There is fair evidence to support the use of intravenous infliximab in the treatment of advanced HS (Hurley's stage II and III). Given the high cost of anti-tumor necrosis factor therapy and its adverse-effect profile, intravenous infliximab should be offered to patients with severe disease affecting their daily activities who have failed antibacterial therapy (level I/grade B). There is insufficient evidence to support the use of antiandrogens in HS; consideration could be given to their use in women with mild to moderate disease (Hurley's stage I and II) who have failed antibacterial therapy and women with an abnormal hormone profile (level II-2/grade I).
Conclusions: The existing evidence suggests that antibacterials and anti-tumor necrosis factor therapy are effective in the treatment of HS. Further research is required to confirm the efficacy of the different medications within these groups and to explore the efficacy of other treatment modalities.
https://www.youtube.com/@djfdm